来源:职业病网
噪声岗位的职业健康检查中,有一项必检项目是纯音听阈测试,很多劳动者并不了解听力测试是怎么测的,检查报告上的那些数据又代表什么意思。那么,我们就一起来了解一下听力测试的类型、方法及如何读懂检查报告。
听力测试的简介
听力测试是通过受检者对声刺激产生的反应来了解受检者听力损失的程度、性质及病变的部位。
大体上来说,听力测试分为主观测试法和客观测试法。主观测试法以受检者主观判断的结果为依据,常用方法包括耳语或秒表检查、音叉检查、听力计检查等,但此类方法可因受检者原因而影响测听结论的准确性(如受检者听到却说没听到)。客观测试法不需要受检者作出主观判断反应,其结果较精确可靠。
常规的听力测试方法有:纯音测听、声导抗、耳声发射、听觉诱发电反应测听等。如纯音测听,根据医生的简单指导戴上耳机双耳轮流听高低频率不同的声音,一般10分钟左右;声导抗,塞个耳塞,测试一下就行。注意检查前需将耳道内的耵聍(耳屎)清理干净。
一、纯音测听(纯音听阈测试)
1、纯音听阈测试
(pure tone audiometry)包括气导(AC)和骨导(BC)测试,以耳机及骨导振子给声,反应受试者在安静环境下能够听到的各个频率的最小声音的听力级。听阈记录为"dBHL”;对疑有重振现象者,可进行双耳响度平衡试验或短增量敏感指数(SISI)试验。(气导频率范围125-8000Hz,骨导250-4000Hz。)它是目前能准确反映听敏度的主观行为测试方法之一,在临床上是最基本最重要的听力检查方法。
纯音测听时,先从1KHz开始,受检者听到声音后,每5dB一档地逐档下降,直至听不到时为止,然后再逐档增加声强(每档升5dB),如此反复测试,直至测到确切听阈为止。再以同样方法依次测试其他频率的听阈。检查时应注意用间断音,以免发生听觉疲劳。
(1)气导测听(AC):指用气导耳机发出的声信号经被试的外耳和中耳直接传至内耳的方法来测定听阈。双耳听阈差超过40dB者应在健侧施加掩蔽,防止“影子听力曲线”。气导的传声路径包括外中内耳以及神经部分,气导听阈反映传导和感觉神经整个听觉系统的功能。如两耳气导听阈相差40dB以上,则须再测较差耳,测试时需对较佳耳加噪声进行掩蔽,以免患者误将从佳耳经颅骨传来的声音当作较差耳听到的声音。
(2)骨导测听(BC,bone conduction audiometry)指用位于受检者耳后乳突部或前额部的骨振动器振动颅骨将声音传至内耳来测定听阈。骨导测试应常规在对侧施加掩蔽。骨导只包括内耳和神经部分,骨导听阈主要是反映感觉神经听觉系统完整程度。基本上不受外耳和中耳情况的影响。如两耳骨导听阈不同,同样需再测较差耳的骨导听阈,且较佳耳应加噪声掩蔽。
2、双耳交替响度平衡试验
双耳交替响度平衡试验(alternate binaural loudness balance test,ABLB):是检查有无响度重振的常用方法,适合于双耳听力相差20~50dB(HL)的受检者(疑有重振现象者)。
什么是重振现象呢?重振现象(recruitment phenomenon)是指用低强度音刺激时,一耳较另一耳听力差;但高强度音刺激时,两耳对同一频率的音调所感受的响度可能相等,甚至差耳反而敏感的患侧强度增加较健侧为快的现象。
耳蜗病变引起的感音性聋常有响度重振。例如受检者的右耳听阈为0dB,左耳听阈为40dB。当右耳声强级增加20db时,左耳只须从其听阈(40dB)增加10dB就感到两耳听到的响度相等,此即表示有响度重振,提示存在耳蜗病变。检查方法为先测定患者两耳纯音听阈,选用两耳听力相差20dB以上的频率,每10~20dB一档地增加一耳的声强度,并逐档调节另一耳的声强度至两耳感到的响度相同时为止。
3、纯音听力计
以纯音作为刺激声信号的称为纯音听力计,通过气导及骨导耳机进行听阈测试,根据绘出的听力曲线对受检者听力损失程度和性质作出诊断。并可通过阈上功能测试以及自描听力计测试,进一步对感音神经聋作出定位诊断。
4、如何读懂检查报告
纯音测听包括气导听阈测试(AC)和骨导听阈测试(BC)。
先整体看一下听力图,它的横坐标是纯音的频率,纵坐标表示的是听力级(单位为dbHL),从上往下看数字是变大的的。0表示听力零级(听力零级:听力正常的男女能听到的最小声音)。
如听力图上的阈值曲线在0附近浮动,表示这位受检者的听力是正常的;
如听力图上的阈值曲线在0以上,显示的是负值,表示这位受检者的听力超常,比一般人的听力还要好;
如听力图上的阈值曲线在0以下(配图所显示的),显示的是正值,表示这位受检者听力受损,听力比正常人差;
曲线越往下,就说明听力损失得越多。
所谓听阈,是指人耳能感受的声音频率和强度的范围。阈值越低表示你能听到越小的声音,听力就越好,阈值越高,听力越差。
出现骨气导差,表示听觉通路上有外中耳病变。考虑到各种误差因素,一般认为骨气导相差10dbHL属于正常范围。根据骨气导的关系可以将听力损失分为传导性听力损失、感音神经性听力损失以及混合性听力损失。骨气导差大于10,且骨导在正常范围为传导性听损;骨气导一致且都在正常范围以外为感音神经性听损;骨气导差大于10,骨导在正常范围之外为混合性听损。
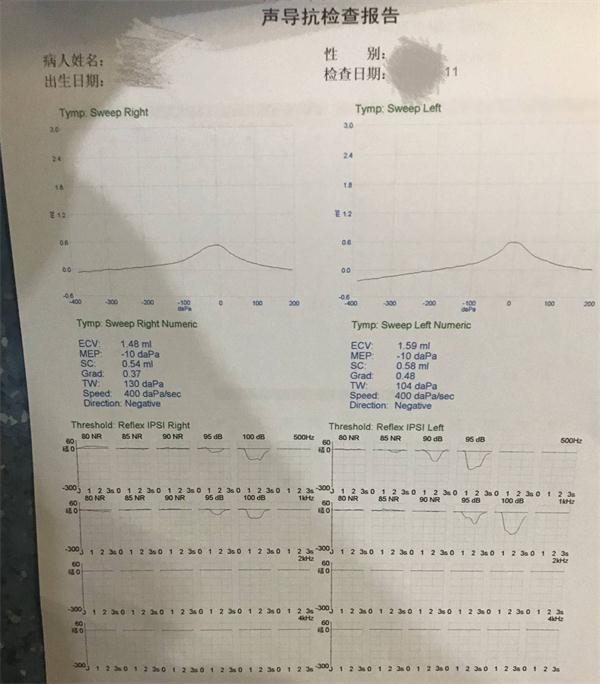
二、声导抗(声阻抗-导纳测试法)
声导抗测试(声阻抗-导纳测试法,acoustic impedance admittance measurements):应用导抗测试仪观察中耳对声能传导的导抗及阻抗变化,从而判断中耳传音结构病变,并对感音神经聋的定位诊断、功能性耳聋、预估听敏度以及面神经损伤定位诊断均有重要价值。它是客观测试中耳传音系统和脑干听觉通路功能的方法。国际上已日渐采用声抗纳(immittance)一词代替还在使用的声阻抗-导纳之称。
当声波传到鼓膜时,一部分声能被吸收并传导,称声导纳;一部分声能被阻反射回来,称声阻抗。中耳阻抗越大,声导纳越小;或者说声能传导越小,反射的越多。所以,从反射回来的声能可以了解中耳传音功能情况。
声阻抗-导纳测试仪
指测知声导纳(又称声顺)和声阻抗变化的仪器。临床用于诊断中耳各种传音结构的病变、咽鼓管功能检查、感音神经性聋与传导性聋及精神性聋的鉴别、响度重振的有无、面瘫的定位、耳蜗与蜗后病变的鉴别、以声反射客观估计听阈等。它可补充甚至纠正其他听力检查法的不足,但不能取代,需结合其他检查综合分析,才能作出正确判断。
其基本测试项目有:鼓膜平面静态声顺值测定、鼓室图和镫骨肌反射测试。静态声顺值以声阻抗等效容积表示。鼓室图测量以220Hz探测音测试,外耳道压力在1.96~-1.96kPa(+200~-200mmH2O)之间连续变化,将各压力下的声顺值相连得出鼓室图曲线,分为A、B和C型曲线,其中A型又可分As和Ad两个亚型。镫骨肌反射可以协助判断听骨链活动状况,还可以用于分析有无中枢病变及协助面神经损伤定位。
三、耳声发射检查
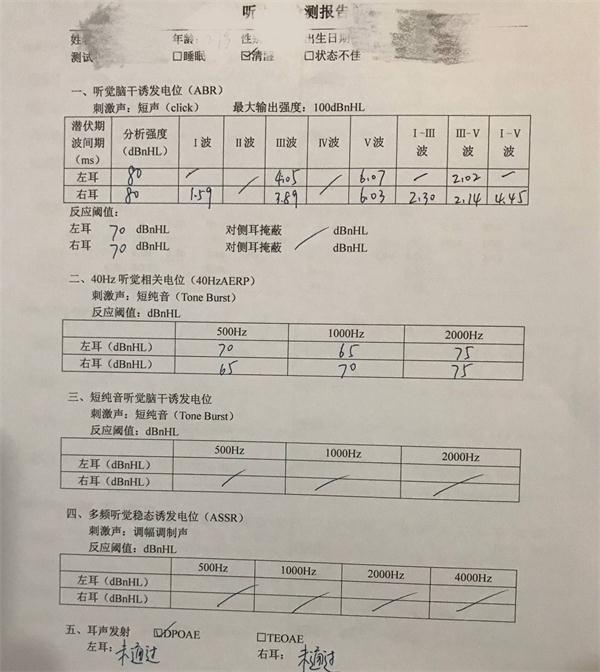
耳声发射(otoacousticemissi-ons,OAE)代表着耳蜗主动机制,可分为自发(SOAE)和诱发性两大类。临床建议使用诱发性OAE中的瞬态声诱发耳声发射(TEOAE)和畸变产物耳声发射(DPOAE)。可应用诱发性耳声发射进行听力筛选,简便、快速,有肯定OAE反应者可判为外周听力正常;与听觉诱发电位检查结合可鉴别耳蜗性和蜗后性听觉系统病变。对客观性耳鸣者检查SOAE有助于发现蜗性客观耳鸣。
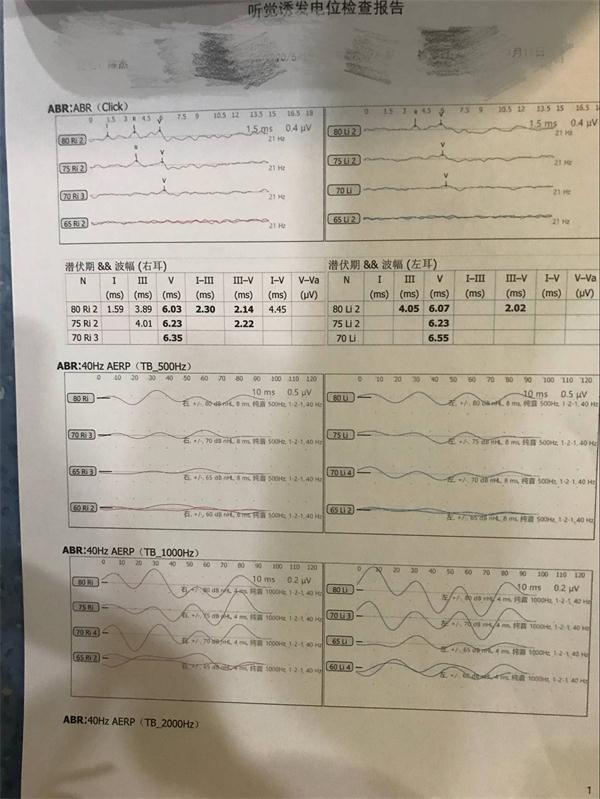
四、电反应测听(听觉诱发电反应测听)
电反应测听指应用听性诱发电位测试仪观察声刺激引起的听觉神经通路由末梢至中枢的生物电变化,利用叠加平均技术记录听觉系统声诱发电位,判断听觉系统功能状态,分析耳科和神经科的某些疾患,常用测试法包括耳蜗电图和听性脑干反应,可在睡眠或麻醉下进行,适用于由新生儿至各年龄不同状态的受试者。目前用于临床的主要有耳蜗电图、听性脑干反应和中潜伏期反应。
⑴耳蜗电图:可以利用蜗神经动作电位(AP)反应阈接近听阈的特点客观估价难以合作者的听阈;与其他听力学检查手段结合鉴别耳聋病变部位(传导性、耳蜗或蜗后)。
⑵听性脑干反应(ABR):属短潜伏期电位,一般用短声进行测试。可以与其他听力学检查结合用于鉴别听力损失性质;最常用于检查有无耳蜗后病变:如各波潜伏期延长、波间期延长、双耳间潜伏期或波间期相差明显,以及波形分化变差都提示耳蜗后病变存在的可能性。ABR主要鉴别诊断:
①传音性耳聋:V波反应阈提高但阈值潜伏期在正常范围。声波潜伏期—强度函数曲线向右移位。
②梅尼埃病:有重振的耳聋表现为V波阈值提高,但在阈上20dB以内的声刺激时,潜伏期就缩短,并达正常值。
③听神经瘤:I—V波间隔延长或V波消失,但若患者I波不能明确肯定时,则假阳性率很高,此时应结合耳蜗电图综合分析,则可提高诊断准确率。两耳I-V间隔差大于0.4ms,或一侧I-V间隔大于4.6ms(应考虑年龄及性别因素),则提示有蜗后病变。
④诊断脑干病变:多发性硬化、脑干血管病变和脑干肿瘤等同样可引起诱发电位的振幅减小、潜伏期延长或波形消失,应结合病史及有关检查进行鉴别。功能性聋和伪聋:可客观评估听阈,但需注意短潜伏期电位和短声检查容易低估低频域残余听力。
⑶中潜伏期电位(MLR)主要用于测定脑干以上听觉通路的病变,如包括中脑至初级听觉皮层在内的多发性硬化等不同原因的病变(脱髓鞘性、血管性、炎性和肿瘤);对婴幼儿和其他难以合作者可以用来鉴定残余听力和进行客观测听,补充测定ABR不易准确评估的低频区域听力。用于临床时建议以40次/s速率提供刺激,产生40Hz听觉反应相关电位(40HzAERP),其反应较常规MLR更为接近主观听阈,同时反应易于辨认。
电反应测听检查除对噪声环境有与纯音测听的同样要求外,还要求检查环境的电学屏蔽,以最大程度地减少环境电学噪声对电位记录的干扰。了解更多请访问职业病网。