确诊胃癌,PET-CT是否一定要做?
门诊中,有不少刚确诊胃癌的患者追问是否需要做 PET-CT,有的甚至强烈要求进行 PET-CT 检查。那么PET-CT到底是什么,它是一种“查癌神器”吗?
PET-CT到底是什么
在X射线摄影和 X线透视在医学诊断方面取得巨大成就后,20世纪70年代在计算机技术的配合下,X射线计算机断层扫描成像技术 (X-ray computed tomography,X-CT)成型。
1972年,科学家Hounsfield设计制作了第一台CT机,并在英国爱克金森 · 莫利医院试验推出,产生了第一幅临床CT图像。
目前,CT已历经四代更新换代,成为多种疾病非侵入性检查的主要手段。然而,在面对癌症时,CT也有力不从心的时候。癌症导致死亡的原因大多是传统检测技术无法从细胞和分子水平甄别出癌细胞的扩散,诊断时机的推迟导致有效治疗的延误,最终让肿瘤发展到无可挽回的地步。
在临床上,基于对肿瘤扩散模式的理解,临床医生可利用传统CT判断肿瘤原发部位附近的淋巴结肿大情况来大致判断是否出现淋巴结转移。但传统CT无法对病灶本身及转移灶的性质进行判断,这也使得临床上会不可避免地出现癌症分期不准确的情况。
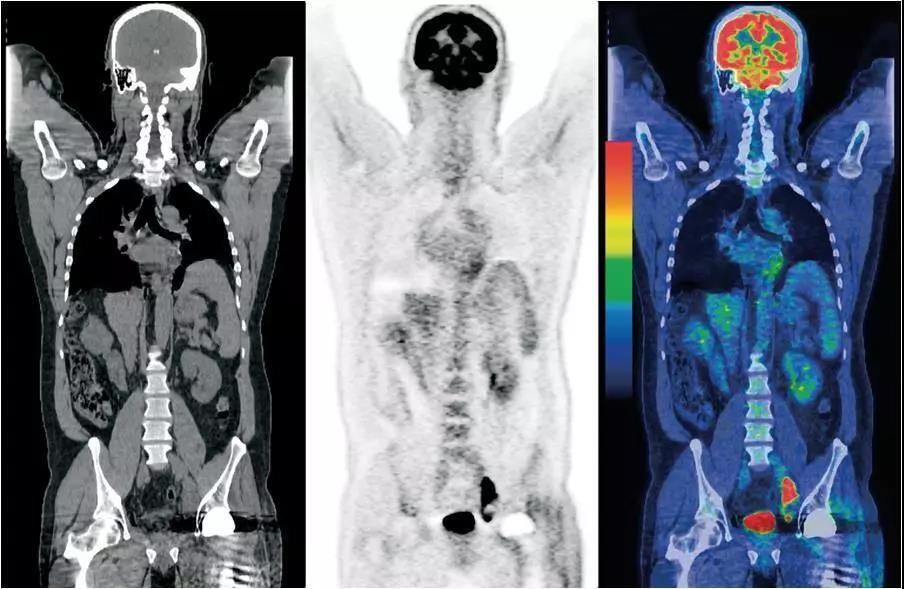
正电子发射断层技术 (PET)是发射型计算机断层成像 (ECT) 的一种形式,它是利用放射性同位素标记的药物参与人体正常的生理和代谢活动并释放高能正电子,高能正电子在遇到人体内电子时会产生湮灭反应形成光子,根据光子的数量推算核素在体内的分布情况,进而提供癌症检测的信息。目前临床上最常用到的是 18F放射性标记的葡萄糖 (FDG), 由于癌细胞的代谢比正常细胞旺盛得多,代谢过程中需要更多的能量,FDG这样的能量物质便会在病灶处堆积,这种聚集就可以通过 PET检测出来。
PET-CT技术采用CT技术检测形态变化、PET技术检测代谢水平变化,二者结合能为肿瘤及其他病灶的定位定性诊断提供参考依据,在临床上对于肿瘤手术评估以及放射性治疗定位都具有重要意义。
PET-CT的优势和劣势
PET-CT的优势是检查全面、灵敏度高和准确率高。
检查全面是指PET-CT使用的示踪剂在全身循环,可进行全身检查发现一些常规胸、腹CT不能覆盖区域以及微小隐匿的病灶,对临床医生查找远处转移病灶、判断癌症分期有重要价值。
灵敏度高是由于PET能够检测细胞以及分子水平的病变,为大多数早期无法在形态上有所表现的肿瘤提供了检测手段。PET能够提供许多疾病在发展过程中的早期信息,适合于超前诊断。
准确率高是PET技术由于应用电子准直极大的减少了机械准直所带来的影响,大大提高了探测的准确性。
PET-CT的劣势是辐射较高和费用高。
相比于传统CT,PET-CT的辐射一部分是X射线带来的,另一部分是FDG等示踪剂所造成的。就单次检查而言,PET-CT的辐射剂量高于普通CT,不适合作为常规诊断。
PET-CT检查费用较为昂贵。一套设备系统的价格约在一千万元人民币以上,平均单次检查费也达到10000元人民币以上,是一般胸腹盆CT检查3~5倍,且通常无法通过医保报销。这对于中国许多普通家庭来说是一笔不小的开支。
那确诊胃癌,到底要不要做PET-CT?
首先,需要明确是胃癌诊断的金标准始终是病理检查,也就是通过胃镜取组织进行活检。PET-CT、多排螺旋CT这些间接的、非侵入性的影像学检查都不能取代胃癌病理诊断。值得一提的是,PET-CT在胃癌诊断方面还有一些不足,对于特定病理类型的胃癌如黏液腺癌、印戒细胞癌以及弥漫性胃癌检出率较低。另外,正常胃组织对 FDG(PET-CT 检查时的一种显像剂)也有不同程度的生理性摄取,有胃炎、胃溃疡时摄取也会增多,有可能造成假阴性和假阳性的结果,从而带来误诊。
其次,对于初诊胃癌的患者而言,PET-CT的价值不在于确诊胃癌,而是在于明确肿瘤的扩散范围,明确淋巴结和远处转移的情况,为外科医生评估根治性手术的可行性。胃癌常见的转移部位是胃周淋巴结,腹膜,肝脏等腹盆腔器官,其次是胸腔。临床上,初诊胃癌的患者通过常规的增强CT扫描基本可以判断淋巴结转移情况。
小结
总而言之,对于绝大多数早中期胃癌患者,即使不接受PET-CT检查也不会影响规范治疗;而对于手术后复发或转移性胃癌患者,如果有经济实力,可以接受PET-CT全面检查,便于医生制定针对性的治疗策略。





