一文了解结直肠息肉!
随着人们对健康的逐渐关注,越来越多的人选择了肠镜检查,检查会发现有肠道息肉,可能为单个或者多发者,很多结直肠长了息肉的患者,临床未必有任何症状,只是偶因腹泻或便血检查后才发现得了肠息肉很多人会问:
到底什么是大肠息肉? 为什么会得大肠息肉? 怎么明确肠息肉性质? 肠息肉严重不严重,肠息肉需不需要切呢? 大肠息肉如何治疗? 发现肠息肉的患者平时生活中需要注意哪些呢? 大肠息肉,切除后还需要做什么? 息肉切除是否等于解除了癌变警报?
还应该怎么做?今天我给大家普及一下肠息肉的相关知识。
到底什么是大肠息肉?
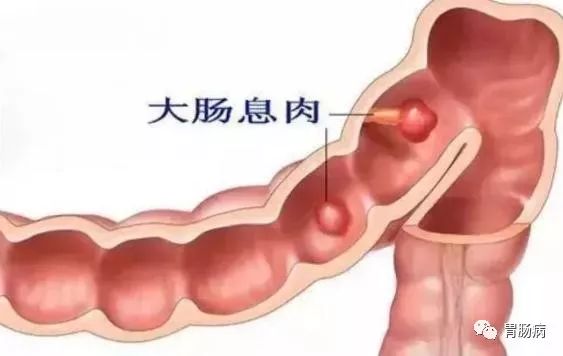
肠息肉就是肠道黏膜上所有隆起性的病变的总称,从结肠黏膜表面突出到肠腔的息肉状病变,通俗地说,就是肠道上长了一些肉疙瘩,人体的整个消化道都可以有息肉生长,其中以结肠和直肠息肉为最多,小肠息肉比较少。在未确定病理性质前均称为结肠息肉包括了肿瘤性和非肿瘤性病变。
其发生率随年龄增加而上升,男性多见,息肉一般都较小,细长弯曲,形状不规则,在未确定其病理性质之前统称为息肉,明确病理性质后则按部位直接冠以病理诊断学名称,如结肠管状腺瘤、直肠原位癌、结肠炎性息肉等。
息肉主要分为炎症性和腺瘤性两种。炎症性息肉在炎症治愈后可自行消失;腺瘤性息肉一般不会自行消失,有恶变倾向。
检出息肉和确定其病变性质的最有效措施是定期进行全结肠镜(包括病理)检查并在肠镜下进行干预治疗。
怎么明确肠息肉性质?
肠镜下从大体形状上大致可以判断息肉的良恶性:
一般来说,带蒂的、直径小于2cm、表面光滑、镜子推动活动度好的常常是良性的;
而黏膜下扁平的,直径较大(大于2cm),表面有出血、溃疡,镜子推动活动度差的往往往是恶性的机会较大。
肠镜下只能根据息肉的形态作出大概而模糊的诊断,正确的处理是将息肉完整切除送病理检查,以最终判定息肉的性质。
病理结果才是息肉诊断的“金标准”。
大肠为什么会长息肉?
肠道长息肉是什么引起的呢?
▍年龄、饮食因素与生活习惯
结肠息肉的发病率随年龄的增大而增高;长期吃高脂肪、高蛋白、低纤维素者发生率较高,而吃蔬菜及维生素C多者较低。
北美、西欧多见,南亚地区少见,可能与这样的饮食习惯有关。膳食中脂肪类成分超过40%是形成大肠息肉的一个重要因素,如果脂肪摄入不超过膳食的15%,发病率就会显著降低。
高脂肪膳食能增加肠道中的胆酸,胆酸与细菌的相互作用可能是腺瘤性息肉形成的基础。
食物中含纤维多息肉的发生就少,反之就多,吸烟也与腺瘤性息肉的密切关系,吸烟史在20年以内者多发生小的腺瘤,而吸烟史在20年以上者多伴发大的腺瘤;
▍炎症刺激
肠道黏膜的长期慢性炎症,可以引起肠黏膜上的息肉状肉芽肿。如慢性结肠炎、慢性溃疡性结肠炎、克罗恩氏病等。
因为肠道长期炎症,溃疡面的中央还存有水肿充血的黏膜区,周围溃疡愈合后形成瘢痕,逐渐收缩,使残留的黏膜突起,表面呈息肉状;或溃疡而肉芽组织增生凸起,而后邻近黏膜生长,将其覆盖形成息肉,这种病理变化多见于炎性息肉。
也有报道认为腺瘤性息肉的发生与病毒感染有关;
▍基因与遗传
一般认为,息肉形成与基因突变和遗传因素有密切关系,幼年性息肉病多为错构瘤,可能与胚胎发育异常有关;
某些多发性息肉的发生与遗传有关,患者由其父母生殖细胞内遗传得到有缺陷的抑癌基因APC等位基因,而结肠上皮内的另一个APC等位基因在出生时是正常的,以后当此等位基因发生突变时,则在突变部位发生腺瘤,这种突变称为体细胞突变。
从目前研究情况表明,突变基因可以由父母遗传给后代子女,在遗传机会上男女是均等的,没有性别的差异。
在结直肠癌患者中,约有10%的患者具有家族患癌病史。同样,家族成员中有人患有腺瘤性息肉时,其他成员发生结直肠息肉的可能性明显升高,尤其是家族性息肉病具有明显的家族遗传性。
▍肠黏膜损伤和肠道炎性疾病
大便中粗渣、异物及其他因素可造成肠黏膜损伤或长期刺激肠黏膜上皮,使得处于平衡状态的肠黏膜受到破坏,形成肠息肉。长期便秘患者,经常使用刺激性泻药刺激肠壁也会发生息肉。
肠黏膜的慢性炎症病变是导致炎症性息肉发生的主要原因,最多见于慢性溃疡性结肠炎、克罗恩病以及阿米巴痢疾、肠道血吸虫和肠结核等,也见于结肠手术后吻合口部位。
▍其他疾病
免疫功能低下者、动脉粥样硬化、冠心病、糖尿病、胃十二指肠溃疡行胃空肠吻合术、癌症放疗患者及肥胖人群的发生率较高。美国华盛顿大学的研究者报告,2型糖尿病女性与非糖尿病女性比较,其发生结直肠腺瘤的风险增加80%。与非肥胖、非糖尿病女性相比,糖尿病加肥胖可使结直肠腺瘤和更晚期阶段发现的腺瘤的风险增加一倍以上。
肠息肉与大肠癌的关系?
哪一种肠息肉容易发生癌变?
我们会将肠道息肉分为非肿瘤性息肉和腺瘤性息肉。
非肿瘤性的息肉一般就不会发生癌变,主要包括:
幼年性息肉:常见于幼儿,大多在10岁以下。常发生直肠内,呈圆球形,多为单发,病理特征为大小不等的潴留性囊腔,是一种错构瘤。
炎性息肉:又称假性息肉。是大肠黏膜的溃疡在愈合过程中纤维组织增生及溃疡间黏膜下水肿,使正常黏膜表面逐渐隆起而形成。
腺瘤性息肉是公认的癌前病变。腺瘤性息肉可分为三种类型:
管状腺瘤、绒毛状腺瘤和管状绒毛状腺瘤,其中管状腺瘤最见。
腺瘤性息肉有一定的癌变机会,是癌前病变,应积极处理。大肠腺瘤演变成癌所需的时间为5~15年。并非所有腺瘤都会发生癌变。
大肠腺瘤癌变的影响因素包括:
腺瘤大小、数目、组织病理学类型、大体类型、不典型增生程度及腺瘤患者性别年龄等因素。
肠息肉恶变时间是多久?
从发病年龄上看,腺瘤性息肉要比大肠癌早5~10年。据Morson在1976年发表的腺瘤到癌发展理论认为,这个时间约为10年。
但据最新的一些文献报道,从腺瘤性息肉发展到癌至少需要5年,平均在5~15年。
发现肠息肉咋办?
肠息肉大部分是肠黏膜的一个新生物,在未作病理检查这个“金标准”之前,一切诊断只是猜测,不切除它,留在体内毕竟是一个“定时炸弹”。
若是恶性,危害自不必说;如果是腺瘤等癌前病变,则相当于一个“定时炸弹”,随着息肉的增大,数目的增加,癌变机会也迅速增大,直径超过2cm的腺瘤近半数会恶变成癌。
即使是炎症性息肉,对身体的危害性虽然小些,但随着息肉的增大,也可能带来一系列临床症状,如长期便血、腹泻、肠套叠甚至肠梗阻等。
一般情况下,发现有肠息肉,应尽早切除,以免带来一些其他疾病,甚至于恶化成肠癌。
根据肠镜活检的病理结果,如果为腺瘤性息肉,建议进行治疗。
大肠腺瘤的治疗方法有:内窥镜治疗、手术治疗和药物治疗等。
肠息肉切前必须做活检,所有经内窥镜切除的标本,除非组织严重破坏,否则均应进行详细的病理检查以排除癌变。
▍内窥镜治疗
内镜下肠息肉切除已成为肠息肉治疗的常规方法,除了极少部分直径过大、内镜下形态明显恶变或数目过多者外,一般均可在内镜下将肠息肉完整切除。
内窥镜治疗包括高频电切除(电凝器灼除、活检钳凝切、圈套凝切、EMR、ESD)、微波治疗和激光治疗等。
内窥镜治疗较为安全,创伤小。通过纤维结肠镜高频电切:适用于小息肉。
▍手术治疗
以下情况需要手术治疗:
对于病理检查证实有癌变或疑有癌变;
腺瘤较大;
腺瘤呈广基型;
腺瘤数量较多密集分布于某一肠段以及息肉病、腺瘤病等仅行内窥镜无法切除的大肠腺瘤患者,应采用手术治疗。
手术方式有以下几种:
经肛门行直肠下端息肉摘除术:适用于带蒂息肉能脱出肛门外或虽不能脱出肛门外但麻醉肛门松弛后,手指能够触及息肉基底并能在肛门镜下操作者。
腔镜下切除术:适用于息肉蒂>50px,或广基息肉>50px,或息肉恶变属于原位癌者。
一旦病理证实息肉恶变已经浸润到黏膜肌层的浸润性癌,或肿瘤分化差,淋巴管、血管有癌栓者应行剖腹根治术。
▍药物治疗(预防)
目前认为,非甾体类抗炎药(NSAIDS)能够预防大肠癌的发生,是因为这类药物可以预防大肠腺瘤的发生,以及促使大肠腺瘤退缩。
虽然目前尚存在争议,但NSAIDS可以显著减少散发性大肠腺瘤的复发以及促使FAP患者大肠腺瘤的退缩(尚未能证实具有完全消退和预防的作用)的结论已经得到多个随机临床试验的证实。
编者注:2017年美国已将小剂量(75-100mmg/d)阿司匹林确定为结直肠癌的一级预防用药。
发现肠息肉的患者
平时生活中需要注意哪些呢?
▍养成定期复查的习惯
现在有证据证实息肉有逐渐增大趋势,即使当时较小的息肉(一般<5mm者)没有被摘除,但过一段时间也可能有增大的可能,所以,凡已经明确大肠息肉的患者,均应每0.5年~1年复查一次肠镜,防止长大后出血或癌变。
▍调整饮食
禁食辛辣、油炸、肥腻、高蛋白及刺激性食品,多食新鲜蔬菜、水果,保持大便通畅且有规律,避免因低纤维素导致的便秘习惯,便秘越久,越容易刺激息肉增大或息肉复发。另外,酒精刺激也会加重息肉的刺激,因此得了息肉的病人戒酒也是非常必要的。
▍适当运动
由于右半结肠是以副交感神经分布为主,适度锻炼使副交感神经兴奋性增加,从而肠蠕动加强,粪便在右半结肠内停留时间少,粪便中的一些致新生物的物质对肠黏膜的作用减少,息肉发生率、复发率减少。
▍保持好心情
当人的神经过度紧张,支配内脏器官蠕动的交感神经兴奋,会抑制胃肠蠕动,使速度减慢,从而导致便秘。便秘会增加肠息肉的发生。所以,正视现实,尽量放松,只要饮食有节,合理安排,定期复查,及时发现,及时处理,这样可以大大减少癌变的机会,总之,对待本病关键的一点是“防重于治”。
发现大肠息肉,切除后还需要做什么?
息肉切除是否等于解除了癌变警报?
大肠腺瘤治疗后还必须进行随访。
▍低危人群
大肠腺瘤为单发、带蒂(或小于2cm的广基的管状腺瘤)伴有轻度或中度不典型增生为低危人群。
治疗后1年复查纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查)。若为阴性,则每年需要进行粪隐血试验检查,并每隔3年复查一次纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查)。连续3次阴性者,延长至每5年复查一次纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查),期间仍然是每年行粪隐血试验检查。
如果某次检查发现腺瘤,再次治疗后仍按首次治疗后的随访方法进行随访。
▍高危人群
有以下任何一种情况者,属高危组:
多发腺瘤;
直径≥2cm;
广基的绒毛状腺瘤或管状绒毛状腺瘤;
伴重度不典型增生的腺瘤或者腺瘤癌变者(原位癌或浸润性癌)。
高危组治疗后3~6月内复查纤维结肠镜(或乙状结肠镜加气钡双重对比钡灌肠检查),如为阴性,6~9月再次复查内窥镜,仍阴性者,1年后再次复查内窥镜。连续2次都阴性者,每隔3年复查一次内镜,期间每年行粪隐血试验检查。如果某次检查发现腺瘤,再次治疗后仍按首次治疗后的随访方法进行随访。
来源:医学界肿瘤频道 2019-07-24