PD-(L1)抑制剂无疑是成功的!但又不总是成功!全球的科学家依旧不断的进行深入的研究,以便将这一肿瘤免疫治疗最成功的靶点(目前),进一步发扬光大。最近Cancer Cell发表了佐治亚癌症中心,三一学院等研究结果,为我们提供了全新的视野。
肿瘤细胞PD-L1不直接抑制CTL
传统观点:肿瘤细胞PD-L1(tPD-L1)被认为是肿瘤细胞逃逸CTL溶解的直接分子保护剂。PD-(L)1阻断可重新激活和扩大肿瘤反应性CTL,抑制肿瘤。
颠覆性观点:tPD-L1并不直接保护肿瘤细胞。
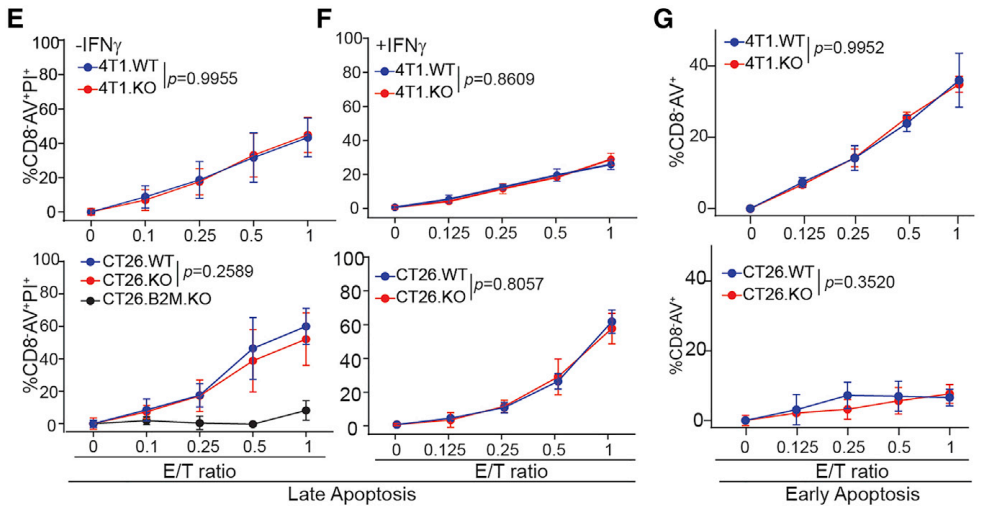
将肿瘤细胞的PD-L1编码基因(Cd274)敲除,作为对照。表达PD-L1的野生型肿瘤细胞,并没有逃避CTL细胞(2/20CTL)杀伤作用。
CTL存活、功能、耗竭表型与tPD-L1表达无关。
肿瘤细胞tPD-L1促进转移,可能是引起患者死亡的主要原因
由于肿瘤导致患者死亡的主要原因是转移性生长,因此PD-(L)1阻断给癌症患者带来的持久生存获益,来自于对癌症转移的协调抑制。
认识到这一事实后,人们对PD-(L)1 ICI免疫治疗在新辅助治疗和辅助治疗中的兴趣有所增加。新辅助治疗和辅助治疗分别在病程早期,在原发肿瘤切除前或切除后立即进行。通过这样做,这些疗法通过抑制转移瘤来延长生存期。
PD-L1的稳定肿瘤表达已被证明可以促进转移肿瘤的生长,与原发肿瘤部位相比,转移肿瘤部位有增强。
与野生型肿瘤细胞相比,敲除PD-L1肿瘤细胞肺转移发生显著减少。
tPD-L1抑制CTL招募
促进肿瘤转移
PD-1是一种T细胞共抑制受体。越来越多的研究开始强调了PD-1在其他细胞群中表达的重要性,包括髓系细胞、自然杀伤细胞。
最近有研究表明,髓系细胞PD-1(mPD-1)也通过一种外部机制,促进免疫抑制髓系细胞在肿瘤微环境中的积累,负调控T细胞功能。
tPD-L1的缺失,导致髓系细胞趋化因子Cxcl9和Cxcl10的表达显著增加,这是CXCR3的配体,促进T细胞肿瘤浸润。
IFN-1/IFNAR1信号是CXCL9和CXCL10表达必须的。
小结
在肿瘤细胞和肿瘤特异性CTL的共培养中,tPD-L1并不抑制细胞毒性T淋巴细胞(CTL)的活性,并且对原发肿瘤的生长没有影响。然而,敲除tPD-L1,荷瘤小鼠模型出现CTL依赖的肺转移。清除髓系细胞或敲除髓系细胞(mPD-1)中的PD-1会损害tPD-L1对小鼠肿瘤肺转移的促进作用。
单细胞RNA测序(scRNA-seq)显示,tPD-L1与mPD-1结合,激活SHP2,拮抗I型干扰素(IFN-I)和STAT1通路,抑制Cxcl9,损害CTL在肺转移中的募集。
癌症患者对PD-1阻断免疫治疗的反应与髓系细胞中的IFN-I反应有关。tPD-L1结合mPD-1激活SHP2,抑制IFN-I-STAT1-CXCL9通路,从而损害肺转移肿瘤中CTL的募集。