慢性肾衰竭(CRF)是指各种原因造成慢性进行性肾实质损害,致使肾脏明显萎缩,不能维持基本功能,临床出现以代谢产物潴留,水、电解质、酸碱平衡失调,全身各系统受累为主要表现的临床综合征。
主要病因有原发性肾小球肾炎、慢性肾盂肾炎、高血压肾小动脉硬化、糖尿病肾病、继发性肾小球肾炎、肾小管间质病变、遗传性肾脏疾病以及长期服用解热镇痛剂及接触重金属等。
肾脏有非常强大的代偿能力,一般轻微的损伤基本上感觉不到改变。慢性肾衰竭早期的症状大多比较隐匿,一些患者在肾脏疾病进展至一定程度时,会出现非特异性症状,比如厌食和乏力;还有些患者早上起床时出现眼睑水肿,久坐后双下肢出现水肿,在活动后水肿会消退,往往觉得可能是因为睡多了或是久坐引起的症状,通常会被忽略;还有的患者也会出现夜间盗汗、小便量及夜尿增多。
肾功能衰竭主要检查指标是血清肌酐升高,在早期可通过药物治疗,如改善循环系统,降低血清肌酐,促进肾功能的修复,促进肾脏的代谢。在肾功能衰竭的晚期,通常采用透析。多数患者在西医治疗的同时,往往会采取中医辅助治疗,平时注意饮食,改变生活规律,限制钠盐摄入等。如果病情得到控制,短期不会发生尿毒症,有的可稳定几十年,延长寿命。
女子慢性肾功能衰竭,中医用功能代偿疗法治愈
患者xxx,女,36岁,河北唐山人。慢性肾炎多年,在某大医院做肾穿剌病理活检,病理诊断为中度系膜增生性肾炎。由于治疗效果不佳,而且多次复发。1999年检查发现肾功能损害,曾在多家大型医院住院治疗,病情不能控制,肾功能持续恶化。
2000年5月2日到某医院就医。患者主要临床表现为:腰痛,疲乏,胃胀不适,食欲不振,下肢冰冷,口苦口干,大便不畅,小便黄,月经量少色黑,舌红苔黄厚腻,脉弦。
肾功能检查:血肌酐SCr:563umol/L,血尿素氮BUN:17.6mmol/L,HBG:98g/L。尿常规:尿蛋白(+++),尿潜血(+++);尿沉渣镜检:RBC:10~15/HP。

西医的诊断慢性肾衰竭;中医辨证为寒热错杂,湿热中阻,升降紊乱,浊瘀互结。中医治疗宜寒温并用,辛开苦降,清热化湿,活血泄浊。用古经方“半夏泻心汤”加味,组方药:半夏、干姜、黄连、黄芩、生晒参、炙甘草、大枣、肉桂、水蛭、生大黄、荷叶、桑寄生、土鳖、石韦、白茅根等,首开7付,每日1付,水煎取1000毫升,去滓后再煎取600毫升,两次合在一起分3次于饭前1小时温服。
5月10日二诊,服上后自觉症状明显减轻,胃胀、口苦口干、腰痛、下肢凉都减轻不少,大便通畅,舌苔黄腻也见变薄。身体感觉轻松很多,治疗的信心大增。表明药已对证,效不更方,继续用上方坚持服药1个月,经化验检查,肾功能和尿检指标都已好转, 用上方加减治疗持续服药1年,肾功能、尿检指标恢复正常。
2008年6月复诊,肾功能、尿检一切正常,可以正常上班。门诊随访十多年,肾脏指标一切正常。
系膜增生性肾炎早期治疗不会发生肾衰竭
系膜增生性肾小球肾炎是根据光镜所见的一种病理形态学诊断的肾炎,是一组以弥漫性肾小球系膜细胞增生及不同程度系膜基质增多为主要特征的肾小球疾病。1977年世界卫生组织(WHO)正式将其列为一种原发性肾小球肾炎病理类型。
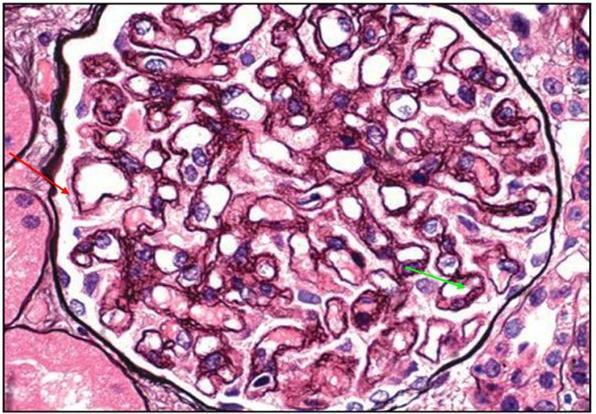
原发性系膜增生性肾炎又可分为4种;①系膜沉积物以IgA为主;②系膜沉积物以IgM为主;③有其他形式的Ig及(或)C3沉积;④没有Ig或C3沉积。根据其免疫病理,又将其分为IgA肾病及非IgA肾病两大类。其中IgA肾病已成为独立的肾小球疾病类型,其余的统称为非IgA系膜增生性肾炎(non-IgAMsPGN),简称系膜增生性肾炎。
该病是中国最常见的原发性肾小球疾病。据统计,该型肾炎占成人原发性肾小球疾病肾活检病例的24.7%~30.3%。系膜增生性肾小球肾炎临床上表现为隐匿性肾小球疾病(无症状性血尿、蛋白尿)、慢性肾小球炎及原发性肾病综合征。
系膜增生性肾炎可发生于任何年龄,年龄较大的儿童和青年发病率较高,高峰年龄为16~30岁。男性病例略高于女性。系膜增生性肾小球肾炎多数起病隐匿,常见上呼吸道感染为前驱症状,其发生率为30.8%~40.3%。
系膜增生性肾小球肾炎的特点是临床表现多样化,几乎各种原发性肾小球肾炎的发病形式及临床表现均可见于其中。轻者主要表现为无症状性血尿和(或)蛋白尿及慢性肾小球肾炎,重者可表现为肾病综合征。患者中30%~100%的病例有镜下血尿,20%~30%有反复发作的肉眼血尿;蛋白尿从微量到大量或肾病综合征表现者均有,多数患者表现为中等量选择性蛋白尿;30%病例出现轻度高血压,发病初期绝大多数肾功能正常,后期有10%~25%的病例出现肾功能减退。
该病治疗方法应根据临床表现结合病理特点选择使用,并须通过长期随访,调整治疗方案。一般治疗同其他肾脏疾病。1.单纯血尿病理改变仅有轻度系膜增生,中度以下蛋白尿伴或不伴血尿,24h尿蛋白定量小于1.5g,病理改变为轻度或中度系膜增生的患者,轻者无须特殊治疗。对于尿蛋白定量1~2g/24h的患者,给予常规量激素治疗,有助于缩短缓解时间,减轻肾脏的病理改变。
大量蛋白尿或肾病综合征此类患者无论病理改变轻重,均应给予足量的激素治疗。即便病理学改变为系膜增生轻微、无弥漫性Ig和(或)补体沉积,也不伴局灶节段性肾小球硬化者,也要给予泼尼松治疗。
合并高血压及肾功能不全此型为系膜增生性肾炎中预后最差者。病理改变显示中度至严重弥漫性系膜增生伴局灶节段性肾小球硬化,通常对激素反应欠佳。如伴有球囊粘连、肾小球荒废、肾小管萎缩、间质纤维化者,对激素疗效更差。
系膜增生性肾小球肾炎多数患者预后良好,少数病例自动缓解。因病理改变及临床表现不同,故病程相差较大。一般认为,单纯血尿患者较少进入肾功能衰竭;长期少量蛋白尿伴或不伴血尿患者,病程一般较长;大量蛋白尿患者出现肾功能衰竭的时间明显早于前两类患者;大量蛋白尿伴高血压患者,多数在数年内进入肾功能不全期。
系膜增生性肾小球肾炎发病和预后与多种因素有关,预防要从自身健康着手。平时注意适当休息,避免劳累,合理饮食,科学锻炼,增强体质,提高免疫力,避免接触有毒物质、有害药物及化学物品,减少其对机体的损害,以防各种疾病发生。
系膜增生性肾小球肾炎病情重者,如果表现为肾病综合征或已有并发症出现,会因直接影响病人疗效和长期预后。因此,应积极预防和在早期对症治疗,可控制病情发展,避免肾衰竭。
(东方红星,文/李烈,医师/张振忠;约2400字)

