高血压是指以体循环动脉血压增高为主要特征,收缩压≥140毫米汞柱,舒张压≥90毫米汞柱),可伴有心、脑、肾等器官的功能或器质性损害的临床综合征。分为原发性高血压、继发性高血压,原发性高血压早期可能无症状或症状不明显,常见的是头晕、头痛、颈项板紧、疲劳、心悸等。仅会在劳累、精神紧张、情绪波动后发生血压升高,并在休息后恢复正常。
随着病程延长,血压明显的持续升高,逐渐会出现各种症状,包括:头痛、头晕、注意力不集中、记忆力减退、肢体麻木、心悸、胸闷、乏力等。当血压突然升高到一定程度时甚至会出现剧烈头痛、呕吐、心悸、眩晕等症状,严重时会发生神志不清、抽搐,多会在短期内发生严重的心、脑、肾等器官的损害和病变,如中风、心梗、肾衰等。
继发性高血压是由某些疾病引起的高血压,高血压仅是该疾病的症状之一。患者的血压升高具有自身特点,如主动脉缩窄所致的高血压可仅限于上肢;嗜铬细胞瘤引起的血压增高呈阵发性。肾动脉异常也会引起高血压。
高血压可使血管内血液压力增高,导致蛋白漏出至尿液里,对肾脏的滤网系统造成破坏。如果高血压长久控制不佳,造成的结构破坏难以逆转,就会逐渐出现肾功能损害,甚至发生慢性肾衰竭,尿毒症。
高血压肾病是指原发性高血压引起的肾脏结构和功能损害,分为良性高血压肾硬化症和恶性高血压肾硬化症。良性高血压肾硬化症患者年龄多在40~50岁以上,高血压病史5~10年以上。早期仅有夜尿增多,伴微量白蛋白尿,继之出现蛋白尿。病程进展缓慢,少部分渐发展成肾衰竭,多数肾功能轻度损害和尿常规异常。恶性高血压肾硬化症是由恶性高血压(舒张压>130毫米汞柱)引发,有血尿(显微镜下血尿甚至肉眼血尿),蛋白尿,甚至少尿无尿,肾功能检查发现血肌酐迅速升高,短期内可发展至尿毒症。
北京联科中医肾病医院中医专家张振忠表示,高血压肾病的治疗主要以药物治疗为主,目前还没有任何的手术方式可以治疗高血压导致的肾病。在药物选择上,首先应该选择具有降压并且可以保护肾功能的药物。同时,再结合中药方剂、针灸、按摩等疗法综合治疗,还要注意日常的饮食,主要要低盐低脂优质蛋白饮食,规律作息,运动锻炼。有部分继发性高血压,需要通过手术治疗后再进行药物康复治疗。
女子难治性高血压吃降压药不能控制,手术后血压恢复正常
患者xxx,女,28岁,既往有桥本甲状腺炎病史,因难治性高血压来到某医院心内科就医,入院时有周期性头痛和乏力症状。平时服用多种降压药物,规律监测血压,但血压仍然高 140-160/90-100mmHg。
查体生命体征平稳,双肺听诊呼吸音清,心脏大小正常,听诊律齐,各瓣膜听诊区未闻及杂音;腹软,无抵抗,未闻及血管杂音;双下肢无水肿。初步检查发现血清钾水平较低 2.9mmol/L(参考值3.5-5mmol/L),坐位醛固酮水平升高 93ng/dl;肾素 19ng/dl;醛固酮/肾素比值为4.9,排除了原发性醛固酮增多症,不能排除可能的继发性醛固酮增多症。
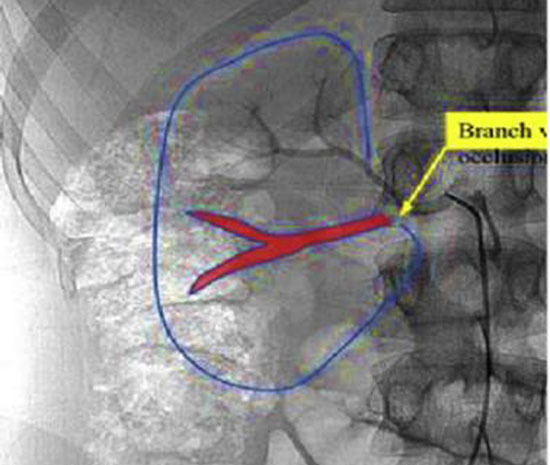
肾脏超声显像显示右肾动脉主干存在狭窄,肾动脉收缩期峰值流速升高235.2cm/s,右肾(3.12cm×4.88cm×8.69cm),左肾(5.03cm×5.37cm×11.89cm)大小不一。肾脏CT血管造影(CTA)发现右肾主干动脉狭窄,右肾动脉主干自开口1.5cm开始呈串珠状改变,符合肾动脉纤维肌性发育不良(FMD)的特征表现。行诊断性肾血管造影可见右肾下支动脉完全闭塞。可见由右肾上腺动脉形成的侧支血管供血,最终诊断为右肾下支动脉慢性缺血继发肾血管性高血压。
考虑肾动脉分支血管慢性闭塞再通技术穿孔风险较大,尝试对供右肾动脉下支的小侧支进行栓塞,减少肾动脉下支的血运,从而缓解高血压。手术后血压有了显著改善,并于第二天出院,并告知患者2周后到门诊进行随访。随访期间患者仍有间断高血压发作,自行加用降压药,血压仍然波动 150/90mmHg,后患者被转诊到泌尿外科行右肾部分切除术,手术和术后康复顺利。手术2周后,患者血压逐渐降至110/70mmHg左右,最终停止所有的降压药物。术后6个月,患者未服用降压药物,规律监测血压低于130/80mmHg,并定期心内科门诊随访。
医生表示,年轻人顽固性高血压,包括原发性醛固酮增多症、嗜铬细胞瘤、肾血管和先天性主动脉疾病,如主动脉、肾动脉狭窄等。肾血管性高血压是由于肾动脉及其分支的病变所引起的。常见病因有大动脉炎、纤维肌性发育不良,动脉粥样硬化,还包括少见的动脉夹层形成、动脉瘤、动静脉瘘、肾移植后的肾动脉狭窄等。其中纤维肌性发育不良性肾动脉狭窄占成人肾血管性高血压病例的5%-10%。
纤维肌性发育不良性肾动脉狭窄好发于肾动脉开口的短距离内或肾动脉主干的中、远端。节段性狭窄病变在肾内动脉的一个主支或双侧主支或其主要分支,有的可延伸到肾内动脉分支,多呈局限性狭窄(单发或多发)及狭窄后扩张,是青少年肾血管性高血压常见原因。临床表现是高血压,其起病年龄常小于30岁,病程较短,其特点是高血压发生突然,以舒张压显著升高为主,较少有家族史。尿常规正常,肾功能多无明显损害,标准降压药物治疗无效,但应用血管紧张素转化酶抑制剂(ACEI)降压后会引起肾功能衰竭,部分病人合并低钾血症,偶有红细胞增多症。
纤维肌性发育不良致肾动脉狭窄治疗的主要目的是控制血压以防止高血压的各种并发症;纠正严重的肾动脉狭窄以防止肾功能减退或使已受损的肾功能得到改善并恢复。治疗主要包括介入治疗、外科手术和内科药物治疗。保守治疗仅限于有手术或介入绝对禁忌证的患者。首选钙通道拮抗剂及β受体阻滞剂降压。
对于单侧纤维肌性发育不良致肾动脉狭窄,ACEI类的应用可以加速患肾萎缩及纤维化,达到“药物性患肾切除”,从而保护对侧正常肾脏,并有利于血压的控制。但是,如果通过手术或介入治疗挽救患病的肾脏,一般要禁用ACEI。对于双侧纤维肌性发育不良致肾动脉狭窄,尤其已有肾损害者,应避免使用ACEI,因为该类药物会使肾小球的自主调节功能丧失,导致肾小球血流减少,肾功能进一步恶化。
中医如何治疗难治性高血压?
据中医专家张振忠介绍,中医古医籍中尚未见到难治性高血压这个病名,常见临床表现相类同的证候及其相应治疗的记载。中医根据临床表现、疾病的转归及并发症多将其归属于“眩晕”“头痛”等范畴;认为本病的发生与情志、饮食、年龄、内伤积损及他病耗伤肝肾有关;并对其病因病机提出了肝肾阴虚阳亢说、痰瘀热毒互结说、络风内动说及气血阴阳失调说等,揭示了其病机的复杂性。

阳亢证是贯穿难治性高血压病程始终的基本病机不同难治性高血压患者临床表现各异,或眩晕、或头痛、或失眠,或表现为心慌、气短、乏力,或诸症并见,共性症状较少。但“血压高”这一体征却为所有难治性高血压患者所共有。中医理论把临床表现中具有温热、升高、兴奋、躁动、亢进等特性的这一类证候群辨证为阳证,与之相反的则归属为阴证。人体内有许多类似于阴阳的物质,总是共同存在,相互制约,发挥着兴奋-抑制、促进-对抗、收缩-舒张、升高-降低、损伤-修复等作用,以使机体在受到各种因素作用下依然能够保持动态平衡。
从中医角度看,血压高即阴阳平衡失调。正常状态下,阴阳制约平衡,既无太过,亦无不及,血压保持在正常范围内,而当各种诱发因素打破了这一平衡,导致阴不制阳,阳升太过,则会引起血压异常升高,“阳升太过则为亢”,故从阴阳辨证,血压异常升高这一症状归属中医“阳亢证”。难治性高血压的某些病理现象亦类似于痰、湿、瘀形成过程,而动脉粥样硬化斑块形成的过程,则类似于中医理论中痰瘀互结的过程。本虚是难治性高血压的基本病性。由于阳亢为难治性高血压的基本病机,兼有痰、湿、瘀证,本虚为其基本病性,治疗该病应以治阳亢为核心,兼顾痰、湿、瘀,不忘本虚。
辨证以阳亢为主证,多以天麻钩藤饮为基础方加减,方剂组成:天麻、钩藤、石决明、栀子、黄芩、川牛膝、益母草、桑寄生、杜仲、天冬。中医理论认为阳亢多责之于肝,故阳亢证多从肝论治,用药以平肝潜阳为主,辅以清肝热、补肝肾、涵肝阳。该方证涵盖了引起阳亢的3种类型:热盛而亢、肝阳上亢、阴虚阳亢。热盛而亢者,治之以寒;肝阳上亢者,平肝以潜阳;阴虚阳亢者,滋阴以涵阳。方中天麻、钩藤为君,平肝以潜阳;栀子、黄芩清热以制阳亢,天冬、石决明滋阴以涵阳,共为臣药,川牛膝、益母草活血化瘀,桑寄生、杜仲补肝肾为佐,其中强调,钩藤定要后下、磁石定要先煎方能有效,且剂量宜大。
辨证以湿邪偏重证,常用以五苓散合天麻钩藤汤加减,方剂组成:猪苓、茯苓、泽泻、白术、天麻、钩藤、益母草、白茅根、丹参、山楂、川牛膝、通草、桑寄生。辨证以血瘀为主证,常用经验方清肝通络汤加减,方剂组成:丹参、夏枯草、赤芍、川芎、当归、郁金、天麻、钩藤、石决明、菊花、山萸肉、山楂。辨证以痰浊为主证,选用经验方眩晕宁加减,方剂组成:天麻、钩藤、磁石、菊花、桑寄生、女贞子、丹参、川牛膝、橘红、姜半夏、茯苓。辨证以虚为主证,以新杞菊地黄汤作为基础方加减,气虚者酌加补气药,血虚者酌加补血药,阴虚或阳虚者,酌加滋阴药或补阳药。辨证为阴阳失调,阳上亢,选用新杞菊地黄汤补肾养阴以治阳亢,方剂组成:磁石、决明子、枸杞子、菊花、生地黄、山萸肉、山药、泽泻、牡丹皮、茯苓、川牛膝、川芎、山楂。
(东方红星,文/李烈,医师/张振忠;约3600字)

