文/凤凰新闻客户端荣誉主笔 唐驳虎
核心提要:
1.猴痘和人痘(天花)相近,潜伏期大概为5至21天,平均约为12天。发症后的初期症状包括高烧、头疼、寒战、心跳加速及身体酸痛;最典型的症状便是2-3天后皮肤大范围起红疹。而猴痘与人痘的主要区别是,猴痘会导致淋巴结肿大。痘病毒感染者因为败血症、骨髓炎、脑炎、脑膜炎、肺炎等并发症,也有不等的高死亡率。死亡通常发生在发病后1或2周内,幼儿的死亡率相对较高。
2.人类历史上首个猴痘确诊病例于1970年出现在刚果(金)。痘病毒遗传稳定,变异较慢,因此疫苗高度有效,而人痘病毒和猴痘病毒的相似性又可形成交叉免疫。天花疫苗在实践中对猴痘病毒的预防有效率也达到了75%~85%以上。
3.英国于5月7日报告了今年首例猴痘病例。近期又有欧洲多国,以及美国、加拿大、澳大利亚等国报告确诊病例。目前,欧美地区已存在多条传播链,可能正在暴发更大范围的猴痘疫情。西班牙宣布准备购买大批天花疫苗,以阻止猴痘疫情暴发。最新消息称,美国可能也会开始采购天花疫苗。
4.虽然传统观点认为,猴痘病毒人传人的能力有限,持续人传人的风险较低。欧美各国的流调初步显示,目前的传播者可能都是属于男男性行为,这个级别的亲密接触才能传播。但现在的情况也表明,新变异的猴痘病毒传播能力似乎得到了增强,之前未出现的二代、三代感染者已经出现,值得高度警惕。
5月7日,英国报告了今年首例猴痘病例。首例猴痘确诊病例曾从尼日利亚乘飞机返回英国。
5月18日晚上,西班牙国家微生物学中心对疑似猴痘感染病例身上采集的样本进行检测后,已确定7例阳性病例。另外,马德里已出现了多达40例疑似病例。
葡萄牙卫生部门19日确认了14例猴痘病例,且仍在调查6例疑似病例。英国卫生部门同日也宣布,新增2例猴痘确诊病例,累计确诊已达9例。
美国19日也确诊了今年第一例猴痘病例。马萨诸塞州公共卫生部证实,一名有加拿大旅居史的男子确诊感染了猴痘,已在医院接受治疗,目前状况良好。
而加拿大魁北克省蒙特利尔的卫生官员正在调查17例疑似猴痘病例。另外瑞典也已确认1例。
5月20日,澳大利亚报告首例猴痘病例,一名 40 多岁的新南威尔士州男子从欧洲返回几天后出现轻微疾病。他的全科医生发现他的症状与猴痘疾病相似,并进行了紧急检测。该男子和一名家庭接触者在家隔离,正在进行确认测试。
这都表明欧美地区甚至是澳大利亚,都已存在多条猴痘传播链,可能正在暴发更大范围的猴痘疫情。
痘病毒再度来袭
天花(人痘)是人类历史上名列首位的烈性病毒性传染病,因为它同时具有强传染性、高致死率,3000年来夺去了至少5亿人的生命,是人类历史上致死人数最多的病毒。
而人患天花只是痘科病毒正痘病毒属的其中一种。新出现的猴痘病毒,也是这个科属的成员,属于“近亲”。因此两者感染后的症状相似:
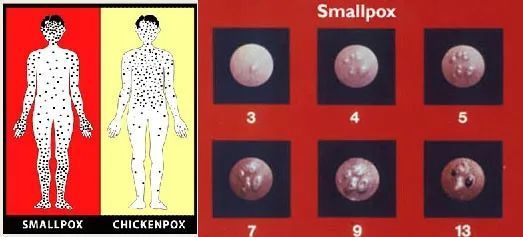
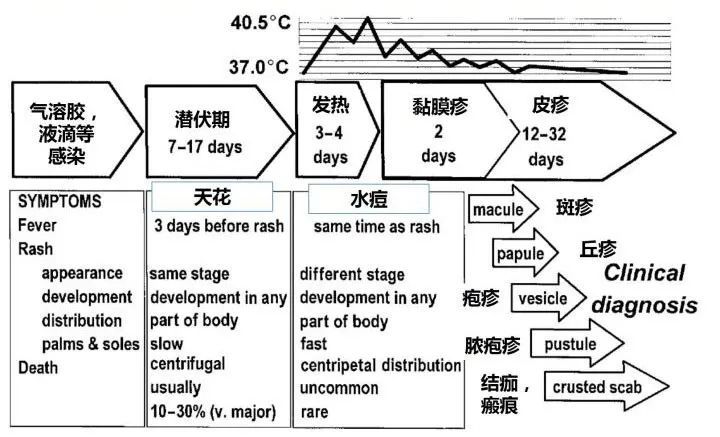
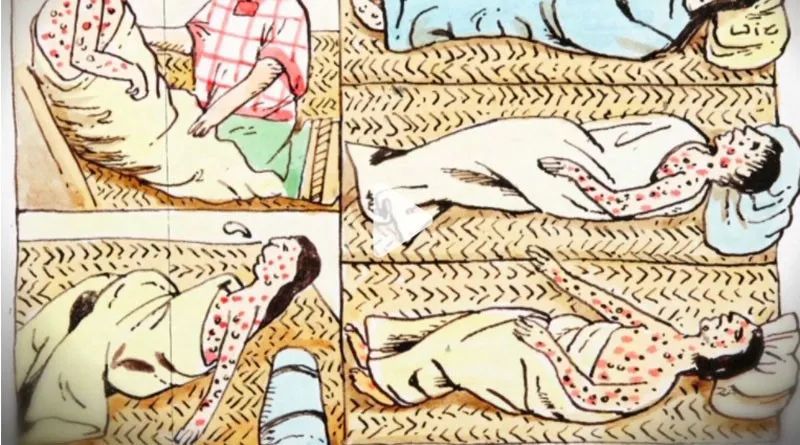
潜伏期大概为5至21天,平均约为12天,发症后的初期症状包括高烧、头疼、寒战、心跳加速及身体酸痛。当然,最特别和典型的症状便是2-3天后皮肤大范围起红疹。
这些红疹从面部逐步扩散到身体其他部位,尤其是四肢,变成令人非常恶心的密集水泡和脓疱,“天花”由此得名,而英文名Small Pox更完全是“小痘”的意思。
脓疱会最后会结痂脱落。大多数的天花患者也会痊愈,但明显的脸上会留有大批痘疤而破相,一些人还会失明。
人痘病毒和猴痘病毒的症状的主要区别是,猴痘会导致淋巴结肿大,而人痘则不会。
痘病毒对人类会造成不同程度的伤害。而感染者因为败血症、骨髓炎、脑炎、脑膜炎、肺炎等并发症,也有不等的高死亡率,死亡常发生在发病后1或2周内。
依据致死率的不同,天花病毒分为大天花、中天花和小天花三个变种,大天花(Variola Major)致死率达20%至40%,中天花致死率约10%,小天花(Variola Minor)在1%左右。
根据目前掌握的统计数据,世卫组织指出,猴痘病毒分为西非进化枝和中非进化枝。西非分支的病死率约为1%,中非(刚果)分支的病死率可能达10%。
而且在幼儿中死亡率相对较高。也就是说,猴痘病毒的毒性实际上和人痘病毒相近。
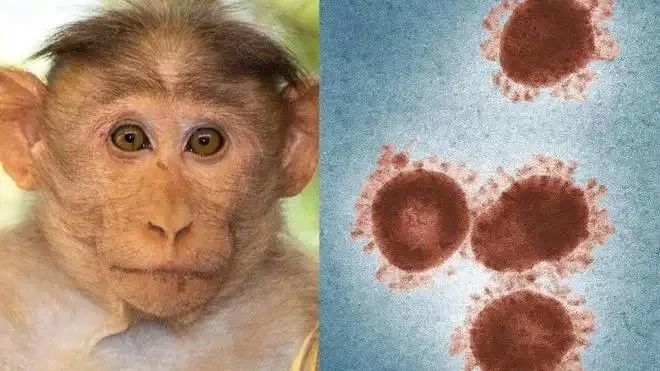
1958年,猴痘病毒在一只被用作研究实验的猴子身上被首次发现。后来发现,家鼠、松鼠等啮齿类动物也是猴痘病毒的宿主。
1970年,人类历史上首个猴痘确诊病例才出现在刚果(金),感染者是一名9岁男孩。从1970年起,共计11个非洲国家报告了人类感染猴痘的散发病例。
2003年春天,美国确诊了47例人类感染猴痘病例。这是非洲大陆之外首次报告的猴痘病例。
疫情最终被追溯到一家宠物店,从加纳进口的一批作为宠物饲养的草原犬鼠携带该病毒引发传播。
2017年尼日利亚报告了有记录以来规模最大的疫情,2017年9月~2018年8月,26个州共报告262例疑似病例。而该国上次确诊病例已是40年前。
2018年9月,以色列出现感染猴痘病例。2019年5月,一位来自尼日利亚的旅行者将该病毒带入新加坡。
英国近年来也发现过多起猴痘病例。2018年一名男子从尼日利亚返回后确诊。2019年12月,伦敦再出现一例确诊病例。2021年,北威尔士发现了另外两例确诊病例,而这些病例都曾去过尼日利亚。
2021年,美国得克萨斯和马里兰分别发现1名猴痘患者,确诊患者此前皆有尼日利亚旅居史。
痘病毒科(Poxviridae)是很大的一类病毒,细分为两个病毒亚科——脊椎动物痘病毒亚科(Chordopoxvirinae)和昆虫痘病毒亚科(Entomopoxvirinae)。
其中脊椎动物痘病毒亚科由9个属组成——正痘病毒属/Orthopoxvirus (9种),副痘病毒属/Parapoxvirus (5种),鸡痘病毒属/Avipoxvirus (13种),兔痘病毒属/Leporipoxvirus (5种),羊痘病毒属/Capripoxvirus (3种),猪痘病毒属/Suipoxvirus (1种),鹿痘病毒属/Cervidopoxvirus (1种), 软疣病毒属/Molluscipoxvirus(1种), 和雅塔痘病毒属/Yatapoxvirus (2种)以及两个未定属的种。
比较常见的就是感染猪、鸡、羊三种家禽家畜的痘病毒。其中羊痘病毒导致羔羊的死亡率可高达100%,但是多数成年羊可以耐受,死亡率较低。
至于其他动物痘病毒,大多是低致死率病毒——经过漫长的进化适应,病毒和宿主终于达成了共存。
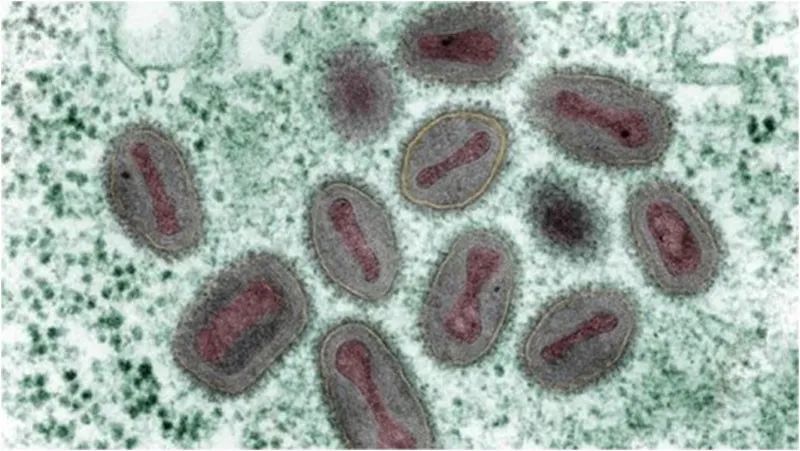
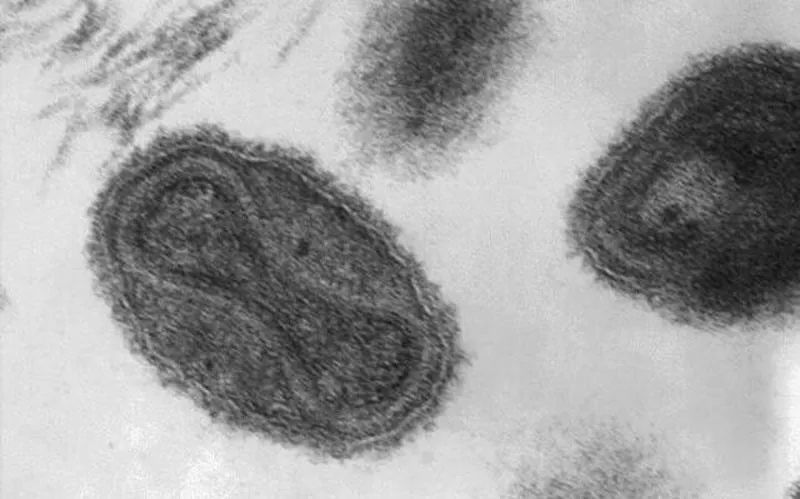
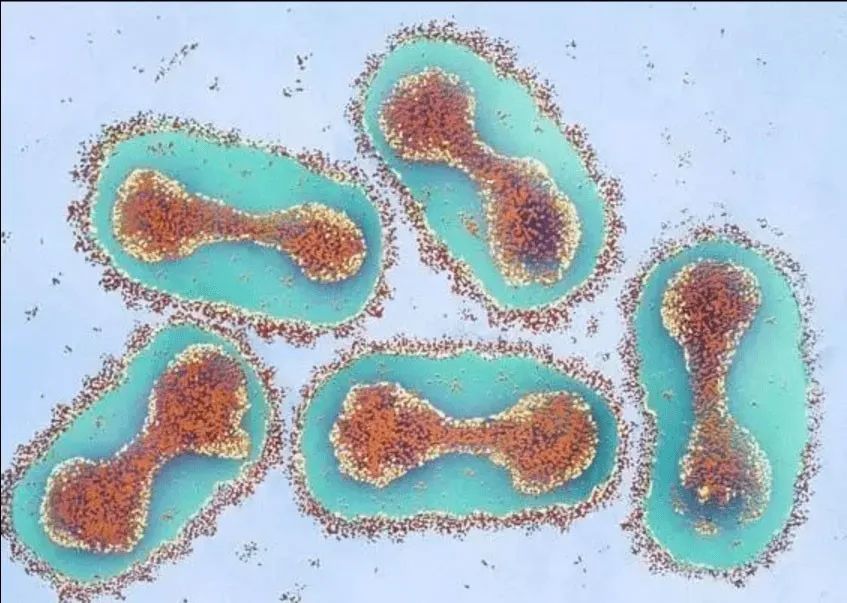
痘病毒是感染哺乳动物病毒中体积最大、最复杂的DNA病毒,人痘病毒外形近似橄榄球,边长约为0.36微米×0.25×微米×0.25微米。这是一般光学显微镜刚刚可以分辨的长度,也是最大的可以在人体内致病的病毒。
痘病毒是双链DNA病毒,遗传稳定,变异比较慢,这也是为何疫苗对痘病毒高度有效(超过95%)、近乎终身免疫的原因。
而人痘病毒和猴痘病毒的相似性可形成交叉免疫,人天花疫苗在实践中对猴痘病毒的预防有效率也达到了75%~85%以上。
人痘病毒的历史
依据现代的病毒研究,人类天花病毒的原始病毒,很可能就与马痘有关。
人类天花病毒的起源,很可能是在4000年前(公元前2000年)左右,人与感染马痘的马密切接触。而具体产生跨物种传播的地点,应该就是最早驯化了马匹的印欧人群。
这时马痘病毒发生某种变异,能够侵入感染人的细胞,并且在人与人之间传播,这就是天花病毒最可能的起源。
也有俄罗斯科研人员的最新研究,指出天花病毒可能是在3000至4000年前出现在非洲大陆东部,是从被驯化的骆驼身上,基因突变传入人类的。
总之,考古学家在3200年前的古埃及法老(公元前1156年去世的拉美西斯五世)的脸上,找到了天花病毒留下的麻痕。
此后,天花病毒开始在亚欧大陆开始传播,公元前500年,印度有了天花流行的记载。到公元前后,也就是东汉时期,中国史书有了最早的天花疫情纪录。
有说法称是汉将马援兵讨交趾(今越南)时,被交趾战俘传染带进中国的。也有学者认为可能在公元前200年左右就通过匈奴传了进来。
3000年来,天花一步步传遍了新旧大陆的每一个角落,杀死国王和农民。在古代,没有染过天花的人都不算成年人,因为还有一道鬼门关没有过。
曾经人一生感染天花的几率高达三分之一,就算大难不死,也不算幸运。当然,随着残酷的死亡筛选,旧大陆的人类免疫系统一代一代逐渐适应这个天花病毒。
在哥伦布1492年的地理大发现之后,欧洲殖民者随之开始了在美洲的扩张。相比他们手中的枪炮与钢铁,他们身上携带的天花病毒杀伤力更大,给新大陆原住民带来了毁灭性的打击。
因为美洲原住民没有驯化过马、牛等大牲畜,一旦突然接触天花病毒,免疫系统完全不具备对抗能力。
南北美洲原住民人口估计有5000万到1亿,从 1500 年到 1600 年这 100 年间,大约 90% 的原住民遭遇以天花为主的各种传染病而死亡。
在明末清初,大旱、饥荒和战乱引起了鼠疫和天花的大流行,而远居东北、以渔猎为生的满人没碰过天花,也几乎没有抵抗力,明朝军队甚至会利用此故意制造天花来作为武器。
所以皇太极南下都尽量选择天花病毒传染性较弱的冬季,还尽量派已经出过天花的将领领兵。但即使如此,爱新觉罗家族的很多皇子皇孙都死于天花。
清军入关后,不得不面对肆虐北京城的天花病毒。当时在京的史学家谈迁说,满人自入北京“多出疹而殆”。就连24岁的顺治都因染上天花而死亡。
而当时年仅八岁的小皇子玄烨已经得过天花并且幸运痊愈了,不太可能在继位后因为感染天花过快去世而影响政局的稳定,在孝庄太后和一些大臣的主持下,才决定立玄烨为帝,这就是康熙。
然而200年后天花卷土重来,同治也染天花去世,幼年的光绪继位,慈禧皇太后再度垂帘听政。
即使在旧大陆的欧洲,人类免疫系统也还没有完全适应这个天花病毒。直到18世纪时,平均每年死于天花的仍有几十万人。
人痘疫苗的历史
中国是最早能对付天花的国家,没有之一。清代的《痘疹定论》记载:早在宋代就有了种痘术——
把病程晚期患者的痘痂研磨成粉,吹进健康儿童的鼻孔里,这样可以引起发病,但比自然感染轻,从而获得免疫力。这种医疗手段,叫种“人痘”。
因为古代人已经了解到天花的一个特性:只要得过天花,就能获得免疫力。应该也猜测得到,天花病毒经由呼吸道传播。
这是试图借力把痊愈者的免疫力,“转移”到未感染者身上。也是朴素的“以毒攻毒”免疫学思想。
现在我们知道,“人痘”实际上就是患者免疫系统大战之后的“战场遗骸”,包含已经减弱的后期病毒、病毒遗体空壳,以及抗体等等混杂物。
这样,的确可以让未感染者的免疫系统,相对安全地接触和识别天花病毒,产生免疫记忆。
学术界对中国的“人痘接种术”究竟出现在哪个朝代还有争论,有唐朝说,也有宋朝说,还有明朝说。
但有一点是公认的:到了清朝,中国人对通过“种人痘”来预防天花,已经轻车熟路了。康熙帝大力提倡“人痘接种”,并要求在皇族内率先施行。
1688年,俄国派人到中国专门学痘医,这是有文献记载的最先派人到中国学习“种痘”的国家。
1704年,法国传教士把中国的“神奇方法”带回了欧洲。也有经俄罗斯传到土耳其再传到欧洲,开始流传开来。
但“人痘”有一个问题还是不能回避:接种“人痘”的人,依旧有 2%~3% 的死亡率。“苗顺者十无一死,苗凶者十只八存”。
因为“人痘”用的还是天花病毒活体,虽然已经被减弱,但高达1/4的人在接种后会直接患上真正的天花,迎接死亡挑选。
牛痘疫苗的历史
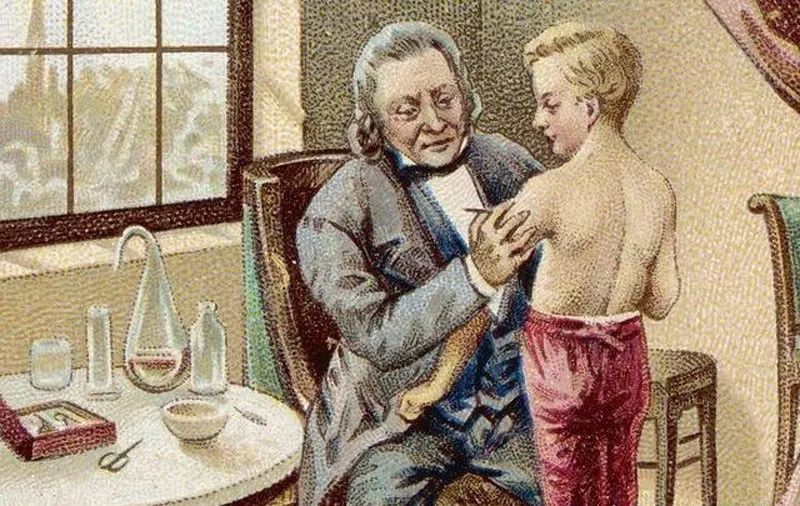
终于在1796年,英国医生爱德华•詹纳发明了更安全的“牛痘”接种术。
爱德华·詹纳(EdwardJenne,1749-1823)是一位英国乡村医生。他注意到,挤奶女工通常都感染过牛痘,但牛痘症状在她们身上仅表现为手上出现一些脓疱,只是间或伴随一些轻微的不适,此后就不会再患天花。
詹纳便想到:人患的天花,和牛患的痘疮有着某种联系。他还对这种现象思考和查阅资料,詹纳得知,中国人早在200年前就有用“人痘”的脓液给儿童接种的习俗。
一个设想逐渐形成:假如人为地使人感染牛痘,这样是否就能够使人避免患上天花了?
1796年5月14日,他从一位感染牛痘的挤奶女工萨拉·尼姆斯(Sarah Nelmes)手上提取脓液,接种到自己园丁的儿子,一位8岁男孩詹姆斯·菲普斯(James Phipps)的身上。
过了几天,小孩经受了轻微的发热和不适之后,就完全恢复了健康。但是孩子现在是否就对天花有了免疫力呢?这还要进一步弄清。
不久以后,在琴纳居住的地区天花流行起来,于是他提取了天花患者的脓液,把它传染到菲普斯身上。
设想终于被证明是正确的。在接种过天花脓液的地方,出现过的红点消失了,孩子没有染上天花。
之后两年,詹纳又做了23次人体实验,这里面包括自己8个月大的儿子罗伯特,结果是惊人的一致:但凡得过牛痘的孩子,都对天花免疫。
1798年詹纳发表了自己的牛痘接种成果,这一成果被迅速传播到世界各地。美国总统杰弗逊带头接种了疫苗。
在他在写给琴纳的信中预言:“人类永远铭记你的功绩。我们的后代只会从历史书上知道曾经有过这么一种可恶的病叫天花,但被你消灭掉了。”
1805年,牛痘接种法也很快传入中国,逐渐取代了人痘接种,完成了一个从“人痘西传”到“牛痘东传”的历程。
也有人认为,詹纳没有发明牛痘,而是第一个赋予该程序以科学地位并进行科学调查的人。
实际上,天花和牛痘的关系在18世纪英格兰乳制品县的乡村医生中已广为人知。事实上在詹纳之前,有几个人就曾被有意识地接种过牛痘。
但是“在科学上,功劳归于说服世界的人,而不是最初产生这个想法的人。”
琴纳1823年1月26日去世,终年74岁。他在临终时已知道他的抗御天花的方法正为人类造福,并在全世界得到了广泛承认。
但琴纳始终也未能真正认识到,他所提出的接种方法的科学原理是什么。
直到80多年之后,法国生物学家巴斯德(1822-1895)才对琴纳的发现提出了初步诠释。但更深层的免疫原理,还要得到20世纪下半叶才完整了解。
现在我们知道,牛痘疫苗就是对人体毒力大幅弱化的牛痘病毒,属于“天然减毒”的免疫疫苗,或者叫病毒样疫苗。
人体免疫系统,通过抗击弱毒性的牛天花病毒,获得了对结构类似的人天花病毒的记忆力和免疫力。
从牛痘采集的牛痘疫苗,用于人类免疫接种,虽然也有几十万分之一的致死或致残几率,但对抗天花传染,作用有效达97%。
由于牛痘这个“猪队友”的存在,人类在了解微生物、病毒和免疫系统之前的150年,就幸运地发明了疫苗。
现代疫苗与扑灭天花
进入20世纪后,随着生物医学发展,又研制出减毒人痘疫苗。到20世纪中叶,天花在欧美国家走入历史。
1950年8月,中央人民政府卫生部和军委卫生部联合召开了第一届全国卫生工作会议,提出要在三至五年内实现全民普种天花疫苗,消灭天花。
卫生部规划并且要求1951年完成全国1/4人口的接种。1952年完成种痘人数2.6亿人。全国各地迅速响应,开展全民种痘运动。1954年,中国各大城市已无天花病例。
1961年,为防范境外输入天花,在云南靠近边境50公里的范围内,对当地居民实行了普遍种痘措施。1961年6月,思茅地区西盟县南亢寨的胡小发痊愈出院,这是中国境内最后一例天花病例。
此后卫生工作者继续走进云南、西藏边境的偏远地区,继续普及疫苗,调查可能的疫情,建立起边境天花免疫带,最终证明天花在中国销声匿迹。
但在世界的偏远贫困国家,还有数百万人死于天花。科学家很清楚,除非在全球绝迹,天花永远会有境外输入的可能。
1958年的世界卫生大会上,苏联提议全人类合作扑灭天花,最终由美国牵头负责,在所有不发达国家推广天花疫苗。一场关乎几十亿人口的全球疫苗接种行动就这样开始了。
1977年10月12日,在非洲的索马里发现了最后两个天花自然感染病人。此后的两年中,全世界再没有发现新的天花疫情。
但1978年9月11日,英国伯明翰大学医学院医学摄影师珍妮特·帕克因实验室感染,成为最后一个死于天花的人。
1979年10月26日,世界卫生组织正式宣布扑灭天花,变成首个在人间绝迹的人类病毒。这是世界公共卫生事业的伟大胜利。
此后,所有国家均已停止了常规天花免疫的接种工作。人们认为,天花已经彻底成为历史了,是唯一成功根除的人类疾病。
天花病毒卷土重来的可能
之所以天花能够在自然界根除,是因为人类是人痘病毒的唯一宿主。在自然界中没有发现其他动物能够感染天花。
因此,一旦天花在人类中被消灭了,就可以说全球的天花被消灭了。不会发生因为动物携带病毒,再次感染人类造成天花重现人间的现象。
世卫组织原本希望彻底销毁实验室的天花病毒,不留后患。然而,有些科学家提出需要保留一些毒株用于研究,以及疫苗制备的检验工作。
在1980年第33届世界卫生大会的第4号决议中,世界卫生组织很不情愿地允许美苏两大国保留天花毒株样本,并由世卫组织监督。
一个是美国亚特兰大的疾病控制与预防中心(CDC),一个是苏联新西伯利亚的国家病毒学和生物技术研究中心(VECTOR),现由俄罗斯继承。
由于天花病毒实在太危险,世卫组织想来想去还是不放心,仅上世纪就分别于1990年、1994年、1996年、1999年,四次提议销毁仅存的天花毒株。
但由于专家委员会和美俄两国的意见不统一,直到现在还没有销毁成功。2019年9月16日,俄罗斯Vector实验室大楼的第五层发生了瓦斯爆炸起火。所幸天花病毒没有泄露。
掌握在美俄两国手里的天花病毒,总归是一颗危险的炸弹。例如1971年,哈萨克斯坦阿拉尔斯克市暴发天花,10人感染。六名感染者之前曾接种过天花疫苗。
流行病学调查表明,最初的病例是一名 24 岁的生物学家,他在咸海Vozrozhdeniye 岛顺风 15 公里处的一艘研究船上感染了天花。这个岛是苏联生物武器计划的试验场。
没有理由认为这种情况不会再次发生。而且在美俄国家之外,现代合成生物学技术已经使得从无到有构建致命的病毒成为可能。
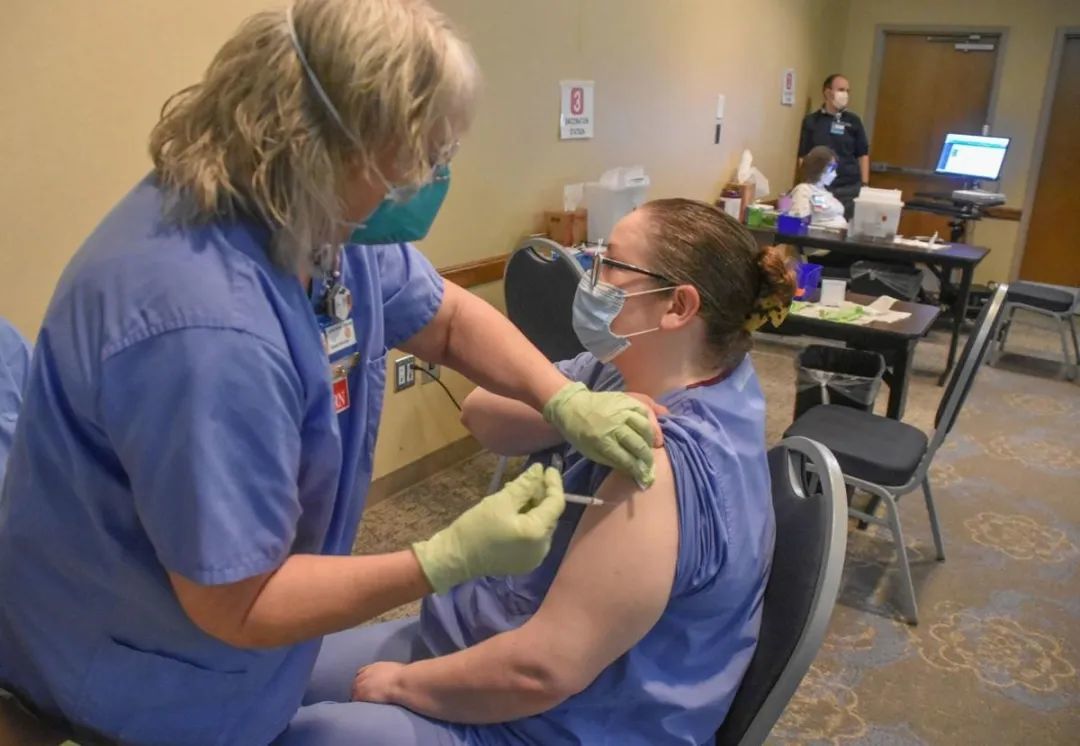
全民重新接种天花疫苗的现实需求
1981年,中国和世界其他国家一样停止接种天花疫苗。现在40岁以下的人胳膊上那个印痕并不是天花疫苗,而是卡介苗。
因此,全球几乎所有的80后和90后、00后、10后人口都未经天花疫苗接种,是天花和痘病毒的易感人群。至于40岁以上的70前人口,因为接种过疫苗的时间太长,对天花的免疫力可能也已减弱。
现在,生物恐怖主义的威胁比以往任何时候都更加突出。鉴于天花病毒在生物恐怖和生物战中的特殊地位,近20年来,天花疫苗重新得到重视。
在911事件之后,美国又先后发生了炭疽邮件和猴痘病毒。由于担心恐怖组织利用天花袭击美国,总统小布什2002年12月宣布了天花疫苗计划,为天花暴发时被认为处于最高风险的人自愿接种疫苗。
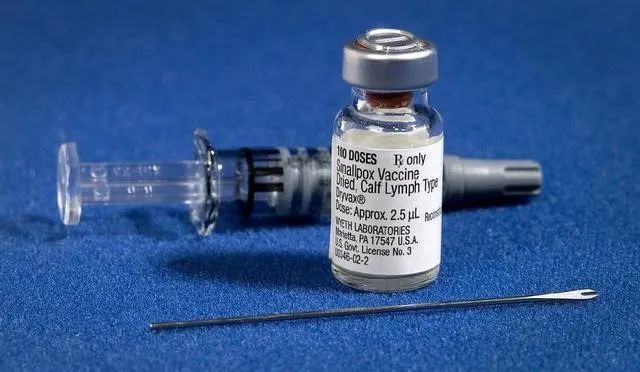
2003年,包括布什本人在内,有大约60万军人和4万平民接种了一批原来储存的惠氏(Wyeth)制造的天花疫苗Dryvax。但之后并未推广进一步的疫苗接种。
到目前为止,天花疫苗研究已进入第四代,已有三代天花疫苗可供使用。其中,第一代“牛痘”天花疫苗在全球消灭天花中起到重要和关键的作用,但不良反应较强。
第二代减毒疫苗与传统疫苗相比,具有更好的安全性,但免疫效力有所下降。第三代蛋白亚单位和第四代DNA亚单位疫苗系使用基因工程技术研制,效果尚待评价。
19日晚上,西班牙卫生部宣布,已经开始着手准备批准购买大批传统天花疫苗的程序,以阻止可能发生的猴痘疫情暴发。这是全球首个宣布准备天花疫苗预防接种的国家。
最新消息称,美国可能也会提出1300万剂的首批疫苗采购计划。
预备天花疫苗,应对生化危机
应对猴痘病毒和可能的人痘病毒传播,是否需要全民广泛接种已经“荒废”超过40年的天花疫苗?目前还存在争议。
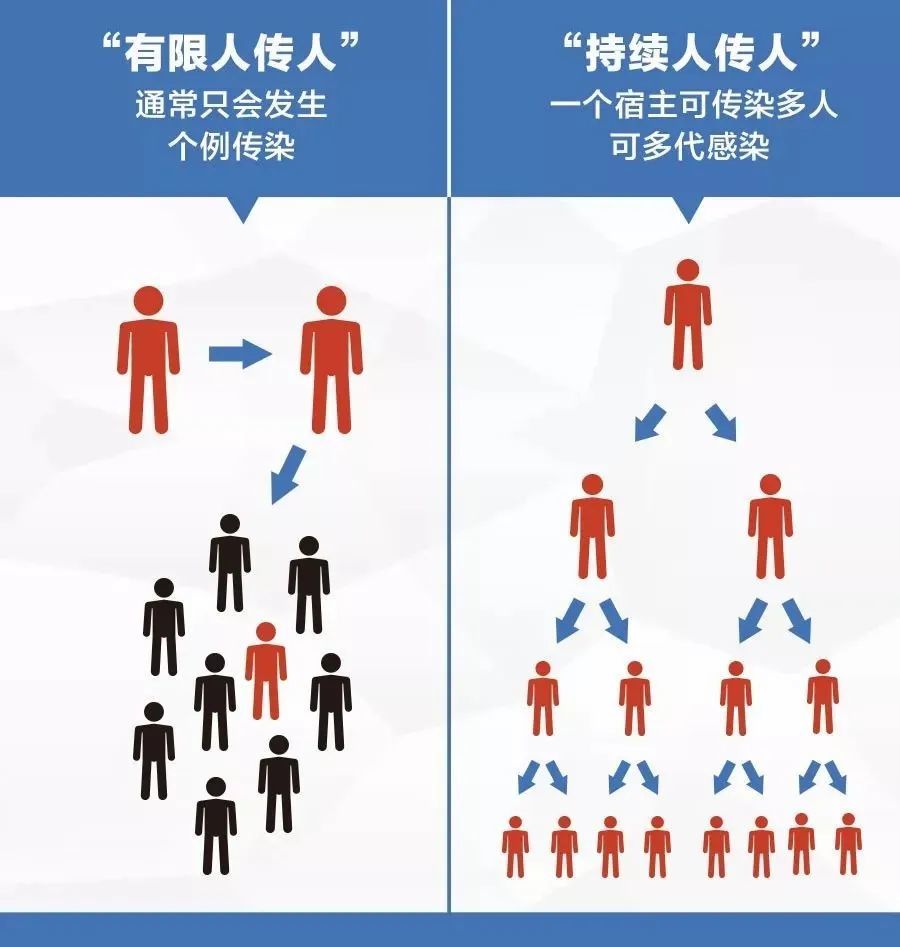
传统的主要观点认为,猴痘病毒对人的适应力不强。主要体现在感染者大都是动物宿主直接接触者。二代、三代感染者的比例不多,R0很低。当R0<1时,传播链会自然收敛中断。
用我们曾经熟悉的一句话来说,就是——人传人的能力不强,具备有限的人传人能力,但持续人传人的风险较低,人际间二次传播概率低。
毕竟,如果猴痘病毒人际传播能力强的话,早就在非洲广泛暴发,进而传播世界,成为人痘天花病毒2号了。
欧美各国的流调初步显示,目前的传播者有可能都是属于同性恋者的男男性行为,这个级别的亲密接触才能传播。但现在猴痘病毒在欧美的传播情况也表明,新变异的猴痘病毒传播能力似乎得到了增强。之前未出现的二代、三代感染者已经出现,值得高度警惕。
至于人痘病毒,它本来就繁殖速度快,而且能够通过飞沫、气溶胶、乃至空气传播,具有高度传染性,传播速度惊人,测算R0为5左右。密接者发病率达 80%。
但是经呼吸道感染天花病毒后,潜伏期平均约为12天(7-17天),比新冠病毒还长,非常难以防御。
尽管人类已经在人群和环境里消灭人痘天花病毒,但面对全球化的挑战,我们无法预测天花会不会卷土重来,生物武器攻击会不会发生。
唯有预先做好充分准备,储备足够的应急疫苗,才能把威胁及危害的风险降至最低